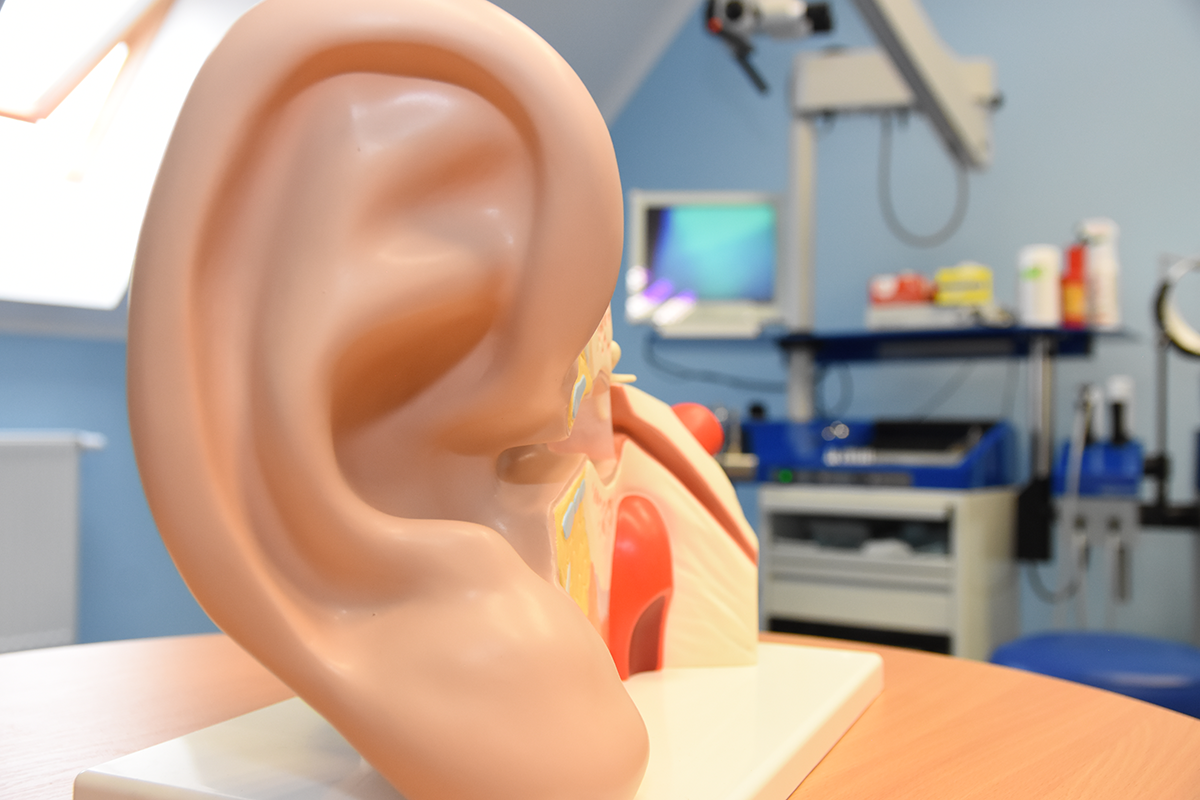
Мова пов’язана з величезним спектром діяльності кожної людини та впливає на формування її особистості. Якщо дитина вчасно навчиться правильної техніки мовлення, виразної вимови звуків та слів, це дасть їй можливість досягти успіхів у школі та допоможе уникнути зайвого стресу. Треба пам’ятати, що неправильна вимова ускладнює дитині не тільки навчання в школі, але і життя в суспільстві, і може бути причиною глузувань з боку ровесників. Результатом мовних труднощів може стати погіршення поведінки дитини. Правильна вимова впливає також на пізнавальні процеси, особливо на постанову читання та письма. Тому слід спромогтися виправити вади мовлення до того, як дитина почне навчання у школі.
Мова дитини починає формуватися вже під час внутрішньоутробного періоду (з’являються «механізми», які дають можливість пізнавати звуки мови: мозок, артикуляційні органи, орган слуху). Однак не вистачає тільки генетичної обумовленості, щоб дитина навчилася спілкуватися з оточенням за допомогою слів. Для цього необхідний відповідний вплив сімейного середовища та найближчого оточення, щоб мова могла розвиватися правильно.
Що повинні пам’ятати батьки?
Не наслідуйте дитячу вимову в контактах з дитиною, не користуйтеся зменшувально-пестливими формами.
Ви є основним зразком виголошення вимови для дитини. Наслідування мови дитини затруднює навчання правильної вимови звуків. Зменшувально-пестливими формами можна користуватися, граючись. Не вимагайте, щоб дитина занадто рано почала вимовляти окремі звуки.
Перед тим, як дитина навчиться висловлювати свої думки, вона пройде велику кількість етапів розвитку, удосконалиться робота м’язів органів мовлення. Уміння добре говорити розвивається разом з віком. Всі діти проходять однакові етапи розвитку, але кожна дитина індивідуальна, і тому може змінитися тільки час, коли дитина почне вимовляти звуки. Здорова, нормально чуюча дитина засвоює мову до 5-6 року життя.
На 1-2 році життя дитина повинна вимовляти голосні звуки: а, о, у, і, и, е і приголосні звуки: п, пі, б, бі, м, ми, т, д, н, л.
На 2-3 році життя дитина повинна вимовляти приголосні звуки: в, ви, ф, фі, щ, з, ц, дз, нь, до, ки, г, ги, х, хи, й, с.
На 3-5 році життя дитина повинна вимовляти приголосні звуки: ш, ж, ч, дж, р.
Однак слід пам’ятати, що всі діти розвиваються по різному і можуть з’явитися виключення з вищевказаних правил, наприклад, при розвитку зубів, кісток або рухового розвитку. Якщо дитина пізно почала говорити, не можна очікувати, що в 6-7 років життя закінчиться розвиток її мовлення. Така дитина змушена приділяти більше часу та зусиль, щоб наздогнати згаяне. У разі сумнівів краще всього проконсультуватися з фахівцем.
Діти, які неправильно диференціюють звуки мови, у яких ще не розвинені до кінця органи мовлення, і які змушені вимовляти занадто важкі для них звуки, починають їх деформувати та вимовляти неправильно.
Не примушуйте дитину багаторазово повторювати неправильно вимовлені слова в надії, що вона почне правильно їх вимовляти.
Не висміюйте, не карайте, не соромте дитину за її неправильну вимову.
Не зменшуйте байдужістю або терпкими зауваженнями природної схильності дитини до мовлення.
Не переучуйте ліворуких дітей користуватися правою рукою без консультації з психологом та логопедом. Такі дії можуть стати причиною порушень вимови дитини, в тому числі заїкання.
Варто користуватися різними ситуаціями в повсякденному житті (коли дитина одягається, миється, їсть, грає), дозволяючи дитині питати і даючи задовільну та вичерпну відповідь. Дитина охоче говорить, коли її слухають. Коли в родині добра емоційна атмосфера, батьки задовольняють основні психічні потреби дитини, зменшують стресові ситуації, часто розмовляють один з одним, тоді збільшується пізнавальна активність дитини та розвивається її мова.
Спонукайте дитину говорити, навіть якщо вона неправильно вимовляє слова.
Як дізнатися що у дитини проблеми з вимовою?
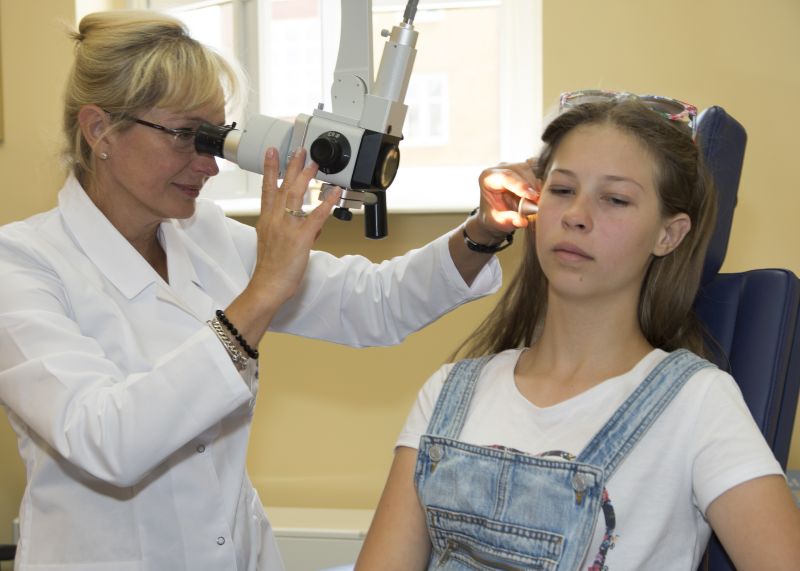
Треба звертати увагу чи є тривожні ознаки, наприклад, неправильний розвиток органів мови (порушення прикусу, труднощі в жуванні та відгризанні, несиметричність губ), відсутність лепетання у відповідний час (якщо не з’явиться біля сьомого місяця життя, слід проконсультуватися з лікарем та дослідити слух дитини), відсутність мовлення у трирічної дитини, дуже виражений дефект звучання слів дитини старше п’ятого року життя (треба пам’ятати, що найпізніше в розвитку дитини (5-6 рік життя) з’являються звуки: ш, ж, ч, дж і р). У разі сумнівів слід проконсультуватися з фоніатром та логопедом. Це дасть можливість швидко та ефективно розвіяти побоювання або прийняти відповідні рішення для ліквідації порушень.
Що робити, якщо дитина говорить неправильно?
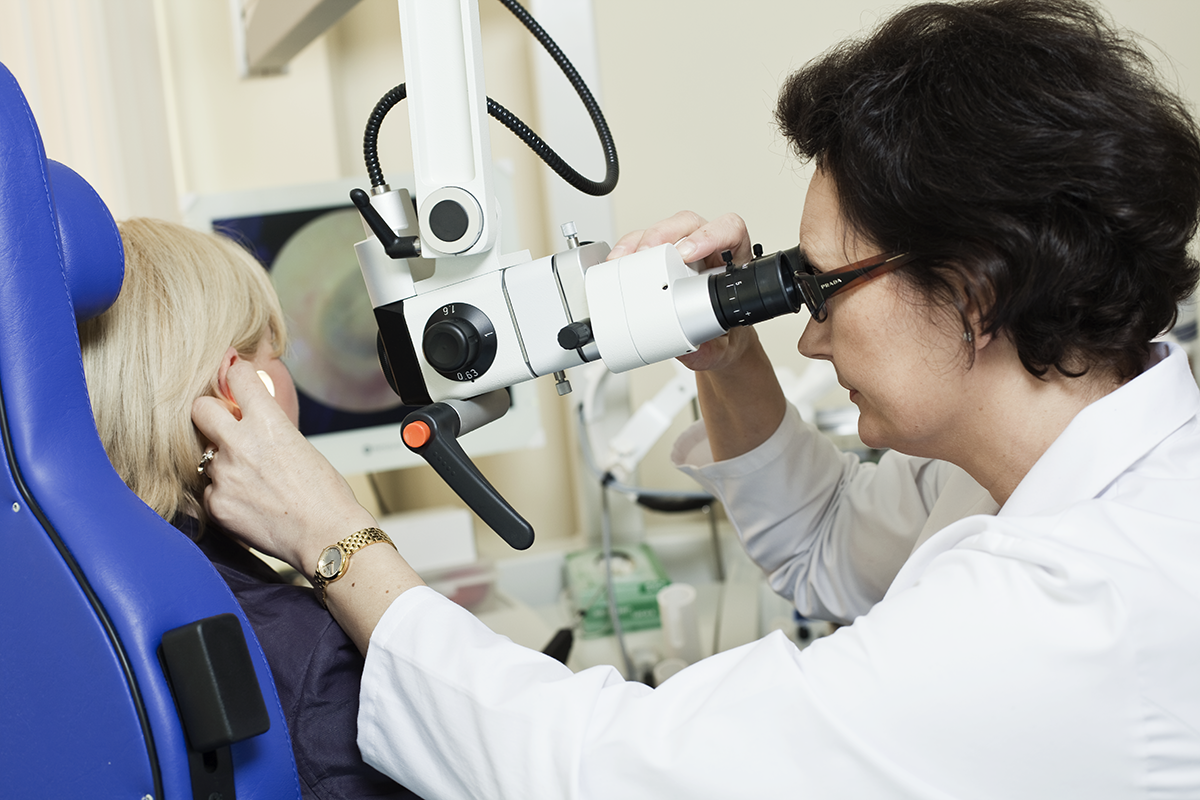
Лікування дитини з вадами мови слід вести при співпраці логопеда та фоніатра (в обґрунтованих випадках, коли у дитини тривожні ознаки у функціонуванні органів мовлення).
Не слід відкладати початок лікування, так як неправильна вимова закріплюється разом з віком і тоді процес корекції стає довшим. Для якнайшвидшого ефекту батьки повинні брати активну участь в терапії. Беручи до уваги те, що на розвиток мови впливають різні делікатні процеси, слід пам’ятати про те, що дії, які підтримують цей процес, повинні бути продуманими та систематичними. Допомога логопеда необхідна в роботі над корекцією мови, а відповідні вправи виробляють правильні та цілеспрямовані рухи губ і язика. Варто пам’ятати, що логопедична терапія складається не тільки з занять у логопеда, але також залежить від регулярного та ретельного виконання його рекомендацій вдома. Результат терапії залежить у великій мірі від батьків, які повинні терпляче спонукати дитину до виконання вправ. Послідовність дій, нагороди та похвали завжди дають хороші результати.
Терапія вад мовлення
Ми проводимо лікування вад мовлення у співпраці з логопедом та фоніатром. Фоніатр оглядає органи мовлення, що дає можливість виключити патологію в їх розвитку і функції, а потім разом з логопедом планує хід роботи над корекцією мови. Терапія поліпшення неправильної вимови ведеться індивідуально згідно з розробленим логопедом планом. Заняття складаються з вправ по корекції артикуляційних розладів, розширенню словникового запасу дитини (пасивного та активного) та стимуляції мовної свідомості, у тому числі вправ на фонематичний слух і формування граматичних форм.
Терапія ведеться систематично згідно плану корекційної логопедичної роботи. Час терапії залежить від складності проблеми. Позитивні результати залежать від індивідуальних можливостей дитини та роботи батьків вдома.